Jeder kennt das Gefühl, wenn man morgens nach dem Schlafen das Zimmer ordentlich durchlüftet. Fenster auf und schon kommt einem die kalte Luft direkt entgegen. Die „verbrauchte Luft“ im Raum wird wieder ausgetauscht. Ob diese, wie so oft gemeint, auch wieder mir Sauerstoff gefüllt wird, sei dahingestellt. Doch sollte tatsächlich mehr Sauerstoff ins Zimmer kommen, werden wir sicherlich nicht nur wacher, sondern auch glücklicher.
Dennoch symbolisiert ein offenes Fenster nicht immer etwas Positives und kann auch für einen Defekt oder eine Schwachstelle stehen. Ein Beispiel dafür ist das sogenannte Phänomen des „open window“ in der Sportmedizin. Der Begriff beschreibt die Theorie über einen Zeitraum nach dem Training, in dem der Sportler eine erhöhte Infektanfälligkeit aufweist. Saisonbedingt neigen besonders im Winter viele Athleten zu Erkältungen und Infekten der oberen Atemwege. Im folgenden Bericht möchte ich euch die Entstehung des „open window“ näherbringen und im Anschluss auf Optionen der Prävention eingehen.
Wichtig für unsere Gesundheit ist das Immunsystem. Im Zusammenhang mit dem Effekt des „open window“ kommt den Leukozyten (weiße Blutzellen) eine besondere Bedeutung zu. Sie lassen sich vereinfacht in Lymphozyten und Granulozyten einteilen. Die neutrophilen Granulozyten (Neutrophile) dienen der unspezifischen Abwehr und nehmen dabei Bakterien auf, um diese zu eliminieren. Dazu werden im Inneren der Neutrophilen aggressive Substanzen (Sauerstoffradikale) gebildet, welche Mikroorganismen zerstören. Dieser Vorgang wird als oxidativer Burst bezeichnet und ist ein essentieller Bestandteil der Funktion von neutrophilen Granulozyten.
Sportliche Belastungen führen zu einer Antwort des Immunsystems, welche sich in zwei Phasen unterteilen lässt: Unmittelbar nach Beginn der Aktivität kommt es zu einer Sofortreaktion unserer Immunzellen. Hingegen läuft nach der Belastung eine verzögerte Immunreaktion im Körper ab. Diese beiden Antworten des Immunsystems werden durch Hormone vermittelt, welche die Immunzellen in ihrer Konzentration und Funktion beeinflussen. Anhand des folgenden Diagrammes werden beide Immunantworten dargestellt.
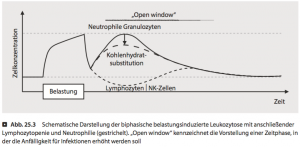
Sofortreaktion
Im Ruhezustand „patrouilliert“ die Hälfte der Immunzellen in der Blutbahn, wohingegen die andere Hälfte an den Gefäßwänden haftet. Durch die körperliche Belastung sowohl im aeroben als auch anaeroben Bereich steigen die beiden Stresshormone Adrenalin und Cortisol an. In der Sofortreaktion spielt Adrenalin eine große Rolle und bewirkt die Mobilisierung einer Mehrzahl der an den Gefäßwänden haftenden Immunzellen. Zu diesem Zeitpunkt steigt die Anzahl der Immunzellen im Blut an und sorgt für eine gesteigerte Infektabwehr während der Belastung. Diese sofortige Leukozytose (erhöhte Zahl an weißen Blutzellen) ist von der Belastungsintensität abhängig. Bei verstärkter körperlicher Belastung steigt folglich die Adrenalinkonzentration im Blut und damit einhergehend die Zahl der Immunzellen. Dabei zeigt sich, dass besonders die natürlichen Killerzellen sowie Lymphozyten und Monozyten adrenalinsensibel sind [1].
Nach dem Training sinkt die Adrenalinkonzentration schnell ab. Zum einen wird die Produktion des Hormons gestoppt und zum anderen zerfällt es aufgrund seiner kurzen Halbwertszeit rasch. Somit sinken die Herzfrequenz und der Blutdruck nach der körperlichen Belastung wieder. Damit einhergehend werden weniger Immunzellen mobilisiert und die im Blut zirkulierenden Immunzellen wandern nach derzeitigem Forschungsstand in geschädigte Gewebe (z.B. Muskulatur) aus [1]. Die Phase nach dem Training ist deshalb durch einen starken Abfall der Immunzellkonzentration im Blut gekennzeichnet. Der Konzentrationsabfall kann in dieser Phase unter das Vortrainingsniveau absinken (siehe Abbildung).
Verzögerte Immunreaktion
Nach der sportlichen Belastung schüttet der Körper vermehrt Cortisol aus. Cortisol ist ein Glucocorticoid und eine seiner Hauptfunktionen ist die Unterdrückung des Immunsystems (Immunsuppression). Wie schon beschrieben wandern die Lymphozyten und natürlichen Killerzellen nach der Belastung in die Organe und Lymphknoten. Dort verbleiben sie und zirkulieren nicht in der Blutbahn. Dieser Prozess wird „Homing“ genannt und ist durch eine verminderte Infektabwehr gekennzeichnet [2].
Ein weiterer Ausdruck für die eingeschränkte Mobilität der Immunzellen zeigt sich in der Wirkung des Cortisols. Wie bei der Sofortreaktion kommt es bei der verzögerten Immunreaktion zu einer Leukozytose. Da die Lymphozyten und natürlichen Killerzellen in den Organen sind, wird dieser Anstieg der weißen Blutzellen durch die Neutrophilen verursacht. Cortisol wird zum einen für eine verstärkte Mobilisierung der Neutrophilen aus dem Knochenmark (Entstehungsort) verantwortlich. Zum anderen sorgt das Stresshormon (Adrenalin) für eine deutlich längere Verweildauer der Neutrophilen in der Blutbahn.
Wichtig ist, dass die Cortisolausschüttung im direkten Zusammenhang mit der Belastungsintensität und Belastungsdauer steht, wobei die Belastungsdauer den entscheidenderen Faktor darstellt [3]. Bei extensiven Ausdauerbelastung unterhalb der anaeroben Schwelle zeigt sich in der Nachbelastungsphase kein wesentlicher Anstieg des Hormons und damit einhergehend geringere Schwankungen der Konzentration der Immunzellen (verminderter Anstieg der Neutrophilen). Bei intensiven Intervallbelastungen, ultralangen Ausdauerbelastungen und Ausdauerbelastungen mit einer hohen anaeroben Komponente zeigt sich eine vermehrte Cortisolausschüttung. Folglich kommt es zu einer deutlichen Beeinflussung des Immunsystems mit einer Leukozytose bedingt die durch den Anstieg von Neutrophilen.
Wie lässt sich aus diesem Auf und Ab der Hormone und Zellen nun der Effekt des „open window“ erklären?
Man könnte meine, die belastungsinduzierte Leukozytose mit dem Anstieg der Immunzellen im Blut ist ideal für die Abwehr. Ganz so einfach macht es uns der Körper dann leider doch nicht. Die Effektivität des Immunsystems hängt ebenfalls mit der körperlichen Belastung zusammen. Gabriel et. al [4] beschreiben, dass intensive Ausdauerbelastungen bis zur Erschöpfung zu einer Einschränkung des oxidativen Burst der Neutrophilen führen. Ebenso wird beschrieben, dass intensive Intervall- und ultralange Ausdauereinheiten die Neutrophilen negativ in ihrer Bakterientötung beeinflussen. Auf der anderen Seite findet sich bei extensiven Belastungen bis zu einer Stunde eine Stimulation des oxidativen Bursts. Daraus lassen sich folgende zwei Punkte ableiten:
- Intensiven Ausdauerbelastungen und Tempoeinheiten führen zu einer erhöhten Cortisolausschüttung und damit zu einem Anstieg der Neutrophilen im Blut. Jedoch ist dieser Überschuss nicht effektiv in der Infektabwehr, da die Neutrophilenfunktion und der oxidative Burst supprimiert werden [1].
- Extensive Ausdauerbelastungen hingegen lenken das Immunsystem mit seinen Immunzellen deutlich weniger aus. Der Cortisolanstieg ist vermindert und die belastungsinduziert Leukozytose ist weniger ausgeprägt. Dennoch wird der oxidative Burst und die Neutrophilenfunktion positiv beeinflusst und das Immunsystem dadurch stimuliert [1].
Prävention/Prophylaxe
In der Praxis gibt es Optionen, um diese Auslenkungen des Immunsystems abzuschwächen. Wie in der oberen Abbildung angedeutet, kann durch eine Kohlenhydratsubstitution vor, während und nach dem Training die belastungsinduzierte Leukozytose reduziert werden. Ein gezielter Einsatz von kohlenhydrathaltigen Getränken vermindert den Anstieg der Neutrophilen und verbessert die Neutrophilenfunktion [5].
Weitere Maßnahmen (mit einem geringerem Effekt), um die Immundepression zu vermindern, stellen ungesättigte Fettsäuren (Omega-3), verzweigtkettige Aminosäuren (BCAAs), Probiotika, Vitamin D und ausreichend Schlaf dar [6] [7]. Laut Bermon et. al konnte jedoch keine Beeinflussung der Immundepression nach sportlichen Belastungen durch eine erhöhte Proteinzufuhr (>2g/kg), Antioxidantien (bsp. Vitamin C), Kompressinsbekleidung, Massagen, Kälteanwendungen, NSAR und eine verstärkte Einnahme von Zink, Magnesium oder Eisen erzielt werden [7].
Fazit
Das „open window“ stellt einen belastungsabhängigen Zeitraum nach dem Training dar, in dem durch hormonelle Effekte unser Immunsystem in seiner Effektivität eingeschränkt wird. Durch eine gezielte Substitution von Kohlenhydraten kann man die trainingsbedingten Auslenkungen des Immunsystems bei intensiven oder langen Ausdauerbelastungen reduzieren und sich somit vor Infekten, insbesondere der oberen Atemwege, schützen.
Keine Angst: Das Durchlüften am Morgen bleibt euch definitiv erhalten. Manchmal muss man sich auch einfach mal ausruhen, das Fenster aufmachen und die Form reinlassen.
Quellen
- Puta, C., Gabriel, B., Gabriel, H., , Sport und Immunsystem, in Kompendium der Sportmedizin. 2016. p. 389-415.
- Gabriel, H., Auswirkungen von Sport auf das Immunsystem. Vol. 32. 2006. 411-415.
- Scharhag, J., Die Belastungsleukozytose. Deutsche Zeitschrift für Sportmedizin, 2004.
- Gabriel, H. and W. Kindermann, The Acute Immune Response to Exercise: What Does It Mean? Vol. 18 Suppl 1. 1997. S28-45.
- Scharhag, J., et al., Mobilization and oxidative burst of neutrophils are influenced by carbohydrate supplementation during prolonged cycling in humans. Eur J Appl Physiol, 2002. 87(6): p. 584-7.
- Peake, J.M., et al., Recovery of the immune system after exercise. J Appl Physiol (1985), 2017. 122(5): p. 1077-1087.
- Bermon, S., et al., Consensus Statement Immunonutrition and Exercise. Exerc Immunol Rev, 2017. 23: p. 8-50.






